मस्तिष्काघात
रगतको नसामा अवरोध आउने सम्भावना बढ्छ । जाडो याममा रगतमा भएको प्लेटलेट्स आपसमा टाँसिने भएर अवरोधको सम्भावना बढ्ने गरेको हो ।
जुन व्यक्तिको मस्तिष्कको बायाँ भाग (हेमिस्फियर) मा समस्या देखिन्छ, उनीहरूको दायाँ अंगले काम गर्न छोड्छ । यस्तै, मस्तिष्कको दायाँ हेमिस्फेयरमा समस्या हुँदा बायाँ अंगले काम गर्न छोड्छ । विश्व स्वास्थ्य सङ्गठन (डब्लूएचओ) का अनुसार विश्वव्यापी रूपमा ब्रेन अटयाकबाट मृत्यु हुने दोस्रो र अपंगता हुने तेस्रो प्रमुख कारण हो । विश्वव्यापी रूपमा ७० प्रतिशत स्ट्रोक र ८७ प्रतिशत स्ट्रोकसम्बद्घ मृत्यु र अपांगता निम्न र मध्यम आय भएका मुलुकहरूमा हुन्छ ।
अध्ययनहरूका अनुसार गत चार दशकयता स्ट्रोक निम्न र मध्यम आय भएका मुलुकमा दोब्बरभन्दा बढी रहेको छ भने चार दशकमै उच्च आय भएका मुलुकमा स्ट्रोक हुने घटना ४२ प्रतिशतले कम भएको छ ।सामान्यत: स्ट्रोकले शरीरको एक भागलाई प्रभावित गर्छ । उमेर बढ्नुका साथै स्ट्रोकको जोखिम बढ्छ तर अस्वस्थकर जीवनशैली र खानपान, व्यायामको कमी आदिले गर्दा यो समस्या युवालाई पनि भइरहेको छ ।
हार्ट अटयाक र ब्रेन अटयाक मुटु र मस्तिष्कका लागि एउटै किसिमको प्रक्रिया भए पनि समाजमा मस्तिष्काघातलाई त्यति गम्भीरताका साथ नलिने गरिएको डा. पन्त औंल्याउँछन् । हृदयाघातमा व्यक्ति मर्ने वा बाँच्ने भए पनि मस्तिष्काघातमा व्यक्तिविशेष बाँचे पनि धेरैजसो विकलांगताको समस्याले ग्रस्त हुन्छन् ।
प्रमुख लक्षण
सम्पादन गर्नुहोस्- मुख बाङ्गिनु
- एक्कासि एउटा हात लुलो हुनु
- बोली लरबराउनु वा स्वरै गुम्नु
- दृष्टिमा अचानक समस्या उब्जिनु
- एक्कासि कुरा बुझ्न अप्ठयारो हुनु
किन हुन्छ ?
सम्पादन गर्नुहोस्- रक्तचाप बढ्नाले
- मुटु रोग हुनाले
- मधुमेह देखिनाले
- व्यायामको अभाव हुनाले
- धूमपान/तमाखु सेवन गर्नाले
- मोटापन हुनाले बढी कोलेस्ट्रोल हुनाले
- बढी मद्यपान गर्नाले
के हो स्ट्रोक ?
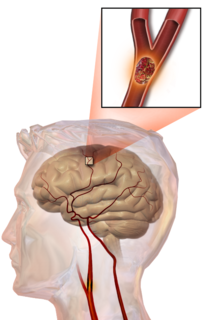
सम्पादन गर्नुहोस्हाम्रो मुटुदेखि मस्तिष्कमा विभिन्न रक्तनलीका माध्यमले निरन्तर रगतको आपूर्ति भइरहन्छ । यसले गर्दा मस्तिष्कका लाखौं कोषिकाको आवश्यकता पूर्ति हुन्छ । मस्तिष्कसम्म रगत पुर्याउन अवरोध उत्पन्न हुँदा ब्रेन अटयाक हुन्छ ।
रक्तनलीमा रगत जमेर अवरोध वा रक्तनली फुटेर मस्तिष्कमा अक्सिजन र पोषणको कमीले गर्दा मस्तिष्कको केही कोषको एक्कासि मृत्यु हुनु नै ब्रेन अटयाक हो । ब्रेन अटयाक हँुदा एक मिनेटमा २० लाखसम्म मस्तिष्कका कोष मर्न थाल्ने डा. पन्त बताउँछन् ।
तीन किसिमका स्ट्रोक
स्ट्रोक मुख्यत:
इस्किमिक, हेमोरेजिक र ट्रान्सिएन्ट इस्किमिक अटयाक गरी तीन प्रकारका हुन्छन् ।
- इस्किमिक स्ट्रोकमा मस्तिस्कमा रगत जाने नसामा अवरोध उत्पन्न भएर रगत जान पाउँदैन । यसले गर्दा रगत जम्ने गर्छ । तर नेपालमा यस्तो अवस्थाको स्ट्रोक भएर चिकित्सककहाँ पुग्ने करिब ४० प्रतिशत रहेको डा. पन्तको आकलन छ ।
- हेमोरेजिक स्ट्रोकमा भने मस्तिष्कको रगतको नली फुटेर रगत चुहिन थाल्छ । यसले मस्तिष्कको कोषिकामा धेरै दबाब पर्छ । मुलुकमा स्ट्रोकको उपचारका लागि आउने करिब ६० प्रतिशत केस यस्तै प्रकृतिका हुने गरेको अनुमान डा. पन्तको छ ।
- ट्रान्सिएन्ट इस्किमिक अटयाकलाई मिनी स्ट्रोकसमेत भनिन्छ । करिब एकतिहाइ बिरामीलाई ठूलो स्ट्रोक हुनुभन्दा अघि हल्का स्ट्रोक हुन सक्छ । यो समस्या अस्थायी हुन्छ । यो समस्या रगतको सञ्चारमा अल्पकालीन अवरोधले गर्दा हुन्छ । यो सानो स्ट्रोक आएपछि भविष्यमा हुन सक्ने ठूलो स्ट्रोकप्रति सचेत हुनुपर्छ ।
‘हल्का स्ट्रोक आउनुलाई संकेतको रूपमा लिएर तुरुन्त स्नायु चिकित्सकसँग उपचार गराउनुपर्छ,’ डा. पन्त भन्छन्, ‘यो स्ट्रोक एमआरआई, सिटी स्क्यान गर्दासमेत नदेखिन सक्छ ।’
छिटो उपचारले सफलता स्ट्रोक भएपछि चिकित्सककहाँ जति ढिलो लगिन्छ, त्यति नै समस्या बढ्छ । स्ट्रोक भएको तीन घण्टाभित्रको समयलाई ‘गोल्डेन पिरियड’ भनिन्छ । जमेको रगतलाई समयमै उपचार प्रक्रियाद्वारा हटाउन सकिन्छ । यस्ता बिरामीलाई जमेको रगतको गलाउने (टिस्यु प्लाज्मिनोजेन एक्टिभेटर) सुई दिएर कोषिकाको रक्तआपूर्ति बहाल गरिन्छ । तर यो स्ट्रोक भएको साढे तीन घण्टाभित्र दिइसक्नुपर्छ ।
धेरै बढी संख्यामा रक्तकोषिका अवरुद्घ भएकाहरूलाई न्युरो इन्टरभेन्सन प्रविधिद्वारा जमेको रगतलाई निकालिन्छ । उपचारमा ढिलाइले गर्दा मस्तिष्कमा भएको न्युरोन समाप्त हुन्छ । वयस्क व्यक्ति न्युरोन पुन: उमार्न नसक्ने भएकोले सधैंका लागि विकलांगताको सिकार हुन्छन् ।[१]